E’ noto che un consumo eccessivo di alcol che avvenga per un periodo prolungato di tempo (ossia per qualche anno) generi effetti deleteri non solo a livello epatico (ossia sul fegato), ma anche a livello neurologico. L'alcol infatti interferisce con quello che in medicina viene chiamata l'architettura del sonno, ovvero le due normali fasi del sonno più profondo (sonno REM dall'inglese Rapid Eye Movement) e leggero (sonno NREM) che attraversiamo ogni notte.
Effetti Neurologici
L’abuso cronico di alcol infatti produce danni:
- alle strutture del Sistema Nervoso Centrale che comprende CERVELLO, CERVELLETTO, TRONCO dell’ENCEFALO e MIDOLLO SPINALE
- alle fibre nervose (NERVI, ossia fasci di assoni) che costituiscono il Sistema Nervoso Periferico
Gli effetti neurologici dell’abuso di alcol sono spesso poco conosciuti e sotto diagnosticati, seppure la letteratura scientifica dimostri che questi si manifestano nella metà circa dei consumatori abituali di sostanze alcoliche già a medie dosi (Hammoud et al., 2019). E’ quindi fondamentale che la persona con dipendenza da alcol sia consapevole degli effetti deleteri della sostanza sul sistema nervoso, al fine di favorire uno screening precoce e possibilmente la sospensione del consumo di alcol. Individuare precocemente il danno e contestualmente sospendere progressivamente il consumo di alcol consente infatti un miglioramento (fino a completa regressione) della sintomatologia, riducendo significativamente la probabilità di sviluppare disordini neurologici irreversibili.
Le tre manifestazioni neurologiche più comuni da uso cronico di alcol sono:
- l’atassia cerebellare
- la neuropatia periferica
- l’encefalopatia di Wernicke-Korsakoff
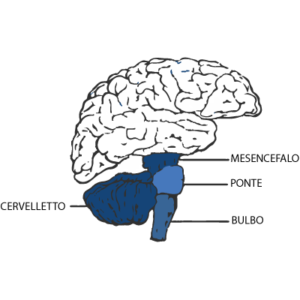
L’Atassia Cerebellare
Bere prima di coricarsi per facilitare il sonno è sbagliato e potrebbe dare avvio ad un ciclo vizioso per cui ad un sonno sempre più frammentato si associa un consumo di alcol sempre maggiore. A queste condizioni, l’alcol può rovinare anche la routine mattutina per cui le persone possono ricorrere a stimolanti, a partire banalmente da grandi quantità di caffeina, per ripartire dopo una notte in gran parte insonne.
L’alcol non è un rimedio per l’insonnia ed il consumo notturno prolungato può stabilire schemi preoccupanti che possono persistere anche dopo che le persone hanno smesso di bere.
L’atassia cerebellare è causata da una degenerazione dei neuroni del cervelletto.
E’ la complicazione neurologica più comune nelle persone dipendenti da alcol (con un’incidenza anche del 33%) ed esordisce a circa 10 anni dall’inizio del consumo. L’atassia cerebellare può avere caratteristiche differenti a seconda della regione del cervelletto colpita e si distingue in:
- ATASSIA del TRONCO: in cui la persona manifesta instabilità e difficoltà di equilibrio, soprattutto nei passaggi posturali (da in piedi a seduti e viceversa)
- ATASSIA degli ARTI SUPERIORI (BRACCIA): caratterizzata da dismetria, cioè difficoltà nell’esecuzione di movimenti volontari che appaiono inaccurati (ad esempio, se alla persona viene richiesto di toccare con la punta del dito la punta del naso, l’indice fatica a raggiungere l’obiettivo), adiadococinesia, ossia irregolarità nel mantenimento della velocità e della forza nel corso dell’esecuzione dei movimenti (ad esempio se alla persona viene chiesto di aprire e chiudere rapidamente le mani, il movimento risulta asimmetrico in termini di velocità e accuratezza;
- ATASSIA della MARCIA: caratterizzata da difficoltà nel cammino che risulta a base allargata (cioè con le gambe più aperte).
La Neuropatia Periferica

E’ la più frequente complicazione neurologica associata all’alcol, si manifesta infatti nel 90% delle persone che consumano alcol in maniera cronica. E’ determinata da un danno delle fibre nervose sia piccole che grandi. Produce parestesie (ossia formicolii), dolori, debolezza muscolare e tremori. Coinvolge le parti più distali del corpo, ossia quelle più lontane dalla colonna vertebrale. Di solito infatti nelle persone che consumano alcol in maniera cronica si manifesta con una distribuzione a calza e a guanto, come nell’immagine a seguire:
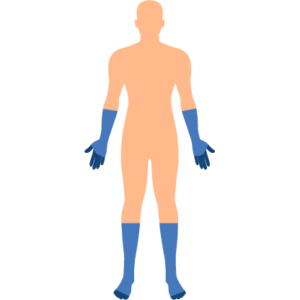
In una fase più avanzata della neuropatia periferica, in associazione ai sintomi già esposti, si possono presentare la perdita dei riflessi e disfunzioni autonomiche che determinano ad esempio incontinenza o impotenza.
Il trattamento elettivo (cioè la terapia più efficace) per la neuropatia periferica da consumo cronico di alcol è rappresentato dalla supplementazione vitaminica e nutrizionale, ma, soprattutto, dalla sospensione completa del consumo di alcol.
Encefalopatia di Wernicke-Korsakoff
L’encefalopatia di Wernicke è causata dall’insufficiente assunzione o assorbimento di tiamina (vitamina B1). L’eccessiva assunzione di alcol interferisce con l’assorbimento di tiamina a livello del tratto gastrointestinale e con il suo deposito a livello epatico; la malnutrizione spesso associata all’alcolismo ne condiziona un’adeguata assunzione.
L’encefalopatia di Wernicke è caratterizzata dall’esordio acuto di:
- uno stato di confusione generalizzata caratterizzata da profondo disorientamento, indifferenza, disattenzione, sonnolenza o stupor (ovvero lo stato di assenza di reattività lungo o profondo).
- anomalie oculomotorie fra cui nistagmo (ovvero un’oscillazione ritmica e involontaria degli occhi) e oftalmoplegia parziale (ovvero paralisi dei muscoli oculomotori che può impedire i movimenti del bulbo oculare)
- disfunzione vestibolare con la tipica andatura atassica a base ampia, lenta e a piccoli passi.
Molti pazienti sviluppano poi una grave disfunzione del sistema autonomo ovvero della parte del sistema nervoso che controlla i processi interni dell’organismo (fra cui pressione arteriosa, frequenza cardiaca e respiratoria, temperatura corporea) che si può manifestare con tremori, agitazione oppure ipotermia, ipotensione arteriosa posturale, sincope.
La diagnosi è principalmente clinica e, se tempestiva, il disturbo può regredire in seguito alla terapia parenterale con tiamina e magnesio.
Una persistente encefalopatia di Wernicke può degenerare (in oltre l’80% dei casi) nella psicosi di Korsakoff con gravi danni alla memoria (soprattutto quella di breve termine) confusione e cambiamenti comportamentali. Nei pazienti non trattati, lo stupor (uno stato di assenza di reattività eccessivamente lungo o profondo) può progredire fino al coma e al decesso.




